La medicina manipulativa osteopática (OMM), un enfoque de tratamiento médico centrado en el paciente utilizado por médicos de medicina osteopática (DO), sigue siendo un recurso infrautilizado en el tratamiento de trastornos musculoesqueléticos. La falta de familiaridad tanto de los médicos remitentes como de los pacientes de OMM puede afectar la comunicación médico-paciente e impedir los enfoques de atención centrados en el paciente. Este estudio de 2020-2021 se realizó para investigar la comprensión de OMM por parte de nuevos pacientes dentro de la Clínica OMM de la Universidad Estatal de Michigan.
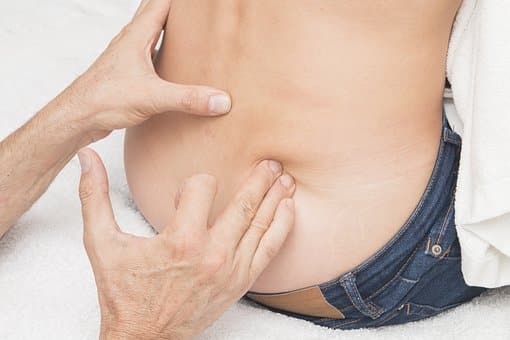 La licencia médica en los Estados Unidos la obtienen actualmente tanto Doctores en Medicina Osteopática (DO) como Doctores en Medicina (MD), es decir, «alópatas». Además de los requisitos básicos de licencia, los médicos de DO completan una capacitación formal en Medicina de Manipulación Osteopática (OMM) como parte de su educación médica. 1 OMM es un enfoque de tratamiento médico centrado en el paciente que incluye la aplicación de una filosofía osteopática, un diagnóstico estructural y un conjunto de técnicas prácticas conocidas como tratamiento de manipulación osteopática (OMT) para diagnosticar, tratar y prevenir enfermedades. 1
La licencia médica en los Estados Unidos la obtienen actualmente tanto Doctores en Medicina Osteopática (DO) como Doctores en Medicina (MD), es decir, «alópatas». Además de los requisitos básicos de licencia, los médicos de DO completan una capacitación formal en Medicina de Manipulación Osteopática (OMM) como parte de su educación médica. 1 OMM es un enfoque de tratamiento médico centrado en el paciente que incluye la aplicación de una filosofía osteopática, un diagnóstico estructural y un conjunto de técnicas prácticas conocidas como tratamiento de manipulación osteopática (OMT) para diagnosticar, tratar y prevenir enfermedades. 1
Después de la guerra civil, Andrew Taylor Still, MD, fundó la osteopatía basada en la creencia de que el cuerpo tiene una capacidad innata para curarse a sí mismo y que el sistema musculoesquelético juega un papel integral en la salud de una persona. 2 La filosofía de Still sostiene que el cuerpo es más que la suma de sus partes y que los médicos deben enfocarse en cuidar al paciente en su totalidad, en lugar de solo en la enfermedad. 1
Las afecciones neuromusculares, incluidos dolores de cabeza, cuello, espalda, hombros y/u otros dolores articulares, se presentan como una carga de enfermedad importante para los estadounidenses. Según la Encuesta Nacional de Entrevistas de Salud (NHIS) de 2012, 125 millones de adultos, más de la mitad de los estadounidenses, padecen afecciones musculoesqueléticas. 3 Según los datos de salud ocupacional de los CDC en 2015, la prevalencia del dolor lumbar es del 14 % en adultos que trabajan. 4 Aunque se ha demostrado en numerosos estudios que la OMT es una modalidad de tratamiento eficaz para los trastornos musculoesqueléticos (p. ej., dolor de cuello, hombro y espalda) y otras dolencias neuromusculares (p. ej., dolores de cabeza), sigue siendo un recurso de atención médica infrautilizado. 5–10
En un Estudio Nacional de Entrevistas de Salud de 2016, aunque el 54 % de los adultos informó una queja musculoesquelética, solo el 18 % informó haber usado una opción de tratamiento basada en un médico, como la manipulación osteopática o quiropráctica. 3 Actualmente, alrededor del 11 % de todos los médicos de EE. UU. son DO, 1 con un número estimado de DO practicantes en 2021 de casi 135 000 (es decir, un aumento del 80 % en la última década). 11 Según el Physician Masterfile de la AOA de 2021, aproximadamente 7445 estudiantes de medicina osteopática se graduaron en 2021. 11
La falta de familiaridad tanto de los médicos remitentes como de los pacientes de OMM puede afectar la comunicación médico-paciente e impedir los enfoques de atención centrados en el paciente. Además, estudios anteriores han demostrado que es más probable que aquellos con una comprensión más completa y precisa de OMM busquen servicios de OMT. 12,13
Propósito del estudio
Este estudio se llevó a cabo para investigar los nuevos conocimientos de los pacientes sobre la OMM en la Clínica OMM de la Universidad Estatal de Michigan (MSU OMM). Idealmente, los resultados de este estudio se utilizarían para mejorar la educación del paciente sobre OMM y adaptar la comunicación para ayudar a los posibles médicos y pacientes a comprender mejor el papel potencial de los DO y OMM en su atención médica.
MÉTODOS
Los autores del estudio desarrollaron un conjunto de 18 preguntas tipo encuesta en colaboración con los médicos asistentes y los médicos residentes dentro de la clínica MSU OMM. Muchos elementos de la encuesta se modificaron a partir de estudios previos de OSTEOSURV realizados por el grupo de Licciardone. 14–16 La mayoría de los datos del estudio informados en este documento fueron extraídos por los autores JH e IB del formulario de admisión de pacientes nuevos de la clínica con varias preguntas abiertas adicionales agregadas al final del formulario de consentimiento proporcionado.
Las preguntas tomadas del formulario de admisión (Apéndice A) incluían preguntas sobre quién refirió al paciente, por qué lo refirieron, por qué queja(s) física(s) estaban siendo atendidos, así como sus tratamientos previos y expectativas de tratamiento. Se incluyeron varias preguntas demográficas no identificables. (ver el Apéndice A para el instrumento de encuesta completo)
Los formularios de admisión, autorización y consentimiento de nuevos pacientes fueron enviados por correo o por correo electrónico a los nuevos pacientes, según la preferencia del paciente, por parte del personal de la clínica. Los pacientes fueron consentidos en el momento de la cita inicial, por los médicos clínicos participantes involucrados en este estudio (autores JH y JR). Los formularios y los datos del tratamiento clínico fueron recopilados por los autores JH y JR y colocados en un archivador de almacenamiento seguro con llave ubicado en la clínica pero separado de la población de pacientes.
Los encuestados eran todos pacientes adultos nuevos de la clínica MSU OMM en East Lansing, Michigan. Antes de la recopilación de datos, los autores habían recibido la aprobación del IRB para el diseño del estudio. Todos los datos de los encuestados fueron desidentificados por los autores JH e IB. El reclutamiento de pacientes y la recopilación de datos se llevó a cabo entre octubre de 2020 y marzo de 2021.
Análisis de datos
Datos Cuantitativos: Se proporcionaron estadísticas descriptivas de base, es decir, tasas y frecuencias para las características demográficas de edad y sexo. Además, también se calcularon estadísticas descriptivas para el nivel de educación, si el encuestado tenía algún problema médico crónico, si tenía alguna experiencia previa visitando una clínica OMM, principales quejas somáticas, calificaciones diarias promedio (medias) del dolor, éxito del tratamiento definido por el paciente, así como información sobre la especialidad y el tipo de licencia de sus médicos remitentes. El autor SJW realizó todos los análisis de datos cuantitativos con el software IBM SPSS, versión 26.
Datos cualitativos: se utilizó una metodología marco para explorar cualitativamente los datos, centrada específicamente en la pregunta de la encuesta «¿Qué le dijeron los médicos que lo derivaron sobre esta clínica y los servicios que se brindan aquí?». Los autores JH, SJW y JR completaron los análisis cualitativos de los datos de respuesta utilizando un enfoque de análisis de marco (es decir, un enfoque que consiste en la familiarización/identificación de un marco temático, indexación, gráficos y mapeo e interpretación). 17
Cada autor primero revisó por separado los datos de respuesta de la pregunta abierta del paciente, identificando los «temas» de codificación iniciales presentes en la respuesta. A continuación, los tres autores se reunieron como grupo para comparar y discutir sus elecciones temáticas iniciales y refinar el marco temático/indexación/lista de codificación.
RESULTADOS
El tamaño total de la muestra de conveniencia antes de la exclusión de pacientes fue de 192. De este total de 192, 10 (5,2 %) pacientes fueron excluidos del estudio debido a que tenían documentación incompleta y 99 (51,5 %) fueron excluidos debido a que faltaban páginas en su documentación. Un total final de 83 (43,0%) de los pacientes elegibles se incluyeron en este estudio. El número total estimado de nuevos pacientes atendidos cada mes en la clínica de los autores durante el período de estudio se estimó en 340.
La edad promedio de los encuestados fue de 45,2 (DE = 15,7), con un desglose por terciles de: 26 (31,3%) entre 18 y 35 años, 29 (34,9%) entre 36 y 51 años y 28 (33,7%) entre 52 y 52 años. a 79 años. Un subgrupo de 60 (72,3%) encuestados eran mujeres, 22 (26,5%) eran hombres y una persona (1,2%) informó una opción de respuesta «Otro». Los niveles de educación fueron autoinformados como; «GED/título de escuela secundaria», ocho (9,6%), «algo de universidad», 18 (21,7%), «título universitario», 29 (34,9%) y «posgrado», 23 (27,7%). No se proporcionó información sobre el nivel educativo de cinco (6,0%) participantes.
Cuando se les preguntó acerca de sus problemas médicos crónicos, 45 (54,2 %) de los encuestados indicaron que les habían diagnosticado uno o más problemas de salud crónicos, mientras que 31 (37,3 %) negaron tener algún problema de salud crónico. La mayoría de los encuestados (es decir, n = 74, 89,2 %) informaron que no tenían experiencia previa en visitar una oficina de la OMM. ( Tabla 1 )
Cuando se les preguntó acerca de su queja principal (es decir, la queja «principal») que los llevó a las oficinas de la OMM, 35 (41,7 %), los encuestados informaron que tenían dos o más quejas que incluían dolor de espalda (es decir, ya sea superior o inferior) . Solo para el dolor de espalda superior, 16 (19,3 %) pacientes lo informaron como su motivo principal, o “queja principal”, para visitar la oficina de OMM. Asimismo, 16 (19,3%) también eligen la lumbalgia como única queja principal. Finalmente, ocho (9,6%) de los encuestados mencionaron tanto «Dolor de cabeza» como «Otro» como la razón principal para visitar la oficina de OMM. ( Tabla 2 )
Cuando se les pidió que calificaran su dolor diario promedio en una escala de 0 a 10 (siendo 0 «sin dolor» y 10 siendo «el peor dolor»), el dolor promedio de los encuestados fue de 4.7 (SD = 2.2), con un rango de puntajes informados entre de cero a 10. Dieciocho (21,7 %) encuestados informaron un nivel de dolor de “3”, seguido de cerca por un nivel de dolor de “5”, con 15 (18,1 %) pacientes que informaron un nivel de dolor en la mitad general de la escala. escala.
Utilizando una pregunta directamente del «formulario de admisión de nuevos pacientes» estándar, los encuestados definieron el «éxito» de su tratamiento de la siguiente manera: «Libre de todo dolor» (n = 37, 44,6%), «Hacer todas las actividades deseadas» (n = 34, 41,0%), “Cualquier cantidad de alivio del dolor” (n = 36, 43,4%) y “Tolerar actividades simples”, (n = 18, 21,7%). Los lectores deben tener en cuenta que los pacientes podían (ya menudo lo hacían) seleccionar más de una opción.
Cuando se les preguntó acerca de su médico de referencia, la mayoría de los pacientes (n = 61, 73,5%) informaron que habían sido derivados por su proveedor de atención primaria. El resto de médicos de referencia fueron de medicina física y rehabilitación, siete (8,4%), especialidades quirúrgicas, seis (7,2%), neurología, seis (7,2%) y reumatología, tres (3,6%). ( Tabla 3 )
También se preguntó a los pacientes sobre el tipo de licencia específica de sus médicos/proveedores de referencia. La mayoría había sido remitida por DO (n = 43, 52,4%), seguida por MD (n = 28, 34,1%). ( Cuadro 4 )
Análisis Cualitativos
Codificación/indexación inicial
Los autores JH, SJW y JR revisaron las respuestas individuales a la pregunta de la encuesta: «¿Qué le dijo su médico de referencia sobre esta clínica y los servicios que se brindan aquí?» Un total de 69 (83,1%) encuestados respondieron a esta pregunta abierta. Cada autor primero revisó por separado los datos de respuesta de la pregunta abierta del paciente, identificando los «temas» de codificación iniciales presentes en la respuesta.
A continuación, los tres autores se reunieron como grupo para comparar y discutir sus elecciones temáticas iniciales y refinar el marco temático/indexación/lista de codificación.
Aunque se compiló una lista inicial de diez términos, esta lista se refinó por consenso del grupo para combinar «término genérico OMM» con «descripción parcial de ONMM» y separar la única mención de «Manipulación/Alineación» para contar simplemente hacia «Manipulación». dejando un total de ocho términos de indexación/codificación. Ver mas. https://smrj.scholasticahq.com/article/37924
